皮膚科で押さえるエリテマトーデス疾患群―分類から診療へ―

はじめに:なぜ「分類」が臨床の羅針盤になるのか
「エリテマトーデス」と聞いて、頭の中に秩序だった分類が浮かぶでしょうか。
SLE、DLE、SCLE、ACLE、CCLE――略語が乱立するこの疾患群は、まるで迷路のように感じられるかもしれません。しかし、実際の臨床では目の前の皮疹や疾患が「どの型か」を見極めることが、治療方針と予後予測の出発点になります。急性型の皮疹であれば全身性疾患の活動性を反映している可能性がありますし、慢性型であれば不可逆的な瘢痕をいかに防ぐかが問われます。分類は単なる学問的整理と思われることもありますが、臨床判断の骨格にさえなりえます。
本稿では、エリテマトーデス(lupus erythematosus; LE)疾患群の全体像を俯瞰し、特に皮膚科医の守備範囲である皮膚エリテマトーデス(CLE)の各サブタイプを比較しながら、実際の診療につながる知識を整理していきます。
エリテマトーデス疾患群の全体像
まずは以下の分類図をご覧ください。
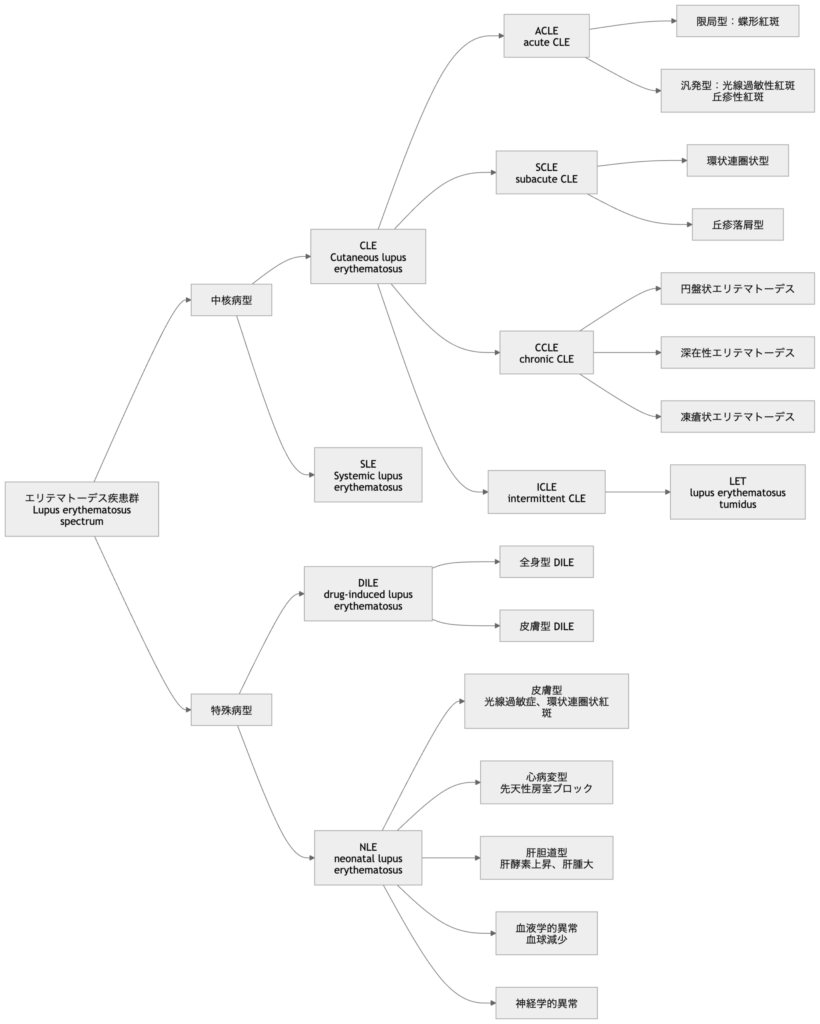
この図では、エリテマトーデス疾患群(lupus erythematosus spectrum)を大きく中核病型と特殊病型に分けています。この言い方はこの記事においてのみの表現であり、中核病型、特殊病型といった語が一般的に通じるわけではない点にご注意ください。
中核病型
- SLE(全身性エリテマトーデス):多臓器障害をきたす全身性自己免疫疾患
- CLE(皮膚エリテマトーデス):皮膚病変を主座とする病型群。さらに以下に細分されます
- ACLE(急性皮膚エリテマトーデス)
- SCLE(亜急性皮膚エリテマトーデス)
- CCLE(慢性皮膚エリテマトーデス)
- ICLE(間欠性皮膚エリテマトーデス)
特殊病型
- DILE(薬剤誘発性ループス):薬剤によりSLE様の症状が誘発される疾患です
- NLE(新生児エリテマトーデス):母体由来の自己抗体による受動免疫疾患です
この分類体系は2004年に提唱されたDüsseldorf分類に基づいており、現在もS2kガイドラインで採用されています。ここで重要なのは、SLEとCLEは排他的な概念ではないという点です。SLE患者の約75%に皮膚病変が出現し、DLE患者の約10%がSLEへ移行しうることが知られています。つまり、CLEの診療では常にSLEへの進展を念頭に置く必要があります。
CLE各サブタイプの解説と比較
ACLE(急性皮膚エリテマトーデス)
ACLEは、SLEの疾患活動性に連動して出現する皮疹であり、数日単位で出没します。
- 限局型:蝶形紅斑が挙げられることがほとんどです。蝶形紅斑は鼻背を中心に両頬部に左右対称に広がる浮腫性紅斑です。鼻唇溝を越えないのが特徴的で、SLE患者の皮膚症状としては代表的な皮疹です。消退後に瘢痕を残しません。
- 汎発型:光線過敏性紅斑や丘疹性紅斑として体幹・四肢に広範囲に出現します。手背の丘疹紅斑は急性期に特徴的です。
ACLEはほぼ常にSLEに伴って出現するため、この皮疹を認めた場合にはSLEの評価を行うことが大切です。
SCLE(亜急性皮膚エリテマトーデス)
SCLEは急性型と慢性型の中間に位置し、数週~数か月の経過をとります。露光部に対称性に分布する点が特徴的です。
- 環状連圏状型(annular-polycyclic):中心退色傾向をもつ環状の紅斑です。Sjögren症候群に伴う環状紅斑と類似します。
- 丘疹落屑型(papulosquamous):乾癬に類似した鱗屑を伴う紅斑です。
いずれも瘢痕を残さずに治癒しますが、再発性であることが臨床上の特徴です。患者さんの約半数がSLEの診断基準を満たすものの、重篤な腎症状や中枢神経症状は比較的少ないとされています。検査では抗SS-A抗体が70~90%、抗SS-B抗体が30~50%と高率に陽性となり、これが血清学的な鍵となります。
CCLE(慢性皮膚エリテマトーデス)
CCLEは慢性に経過し、しばしば不可逆的な組織破壊を伴います。以下の3型が含まれます。
円板状エリテマトーデス(DLE)
CCLEの約80%を占める最も一般的な型です。境界明瞭で落屑や毛孔開大を伴う類円形の紅色局面を呈し、顔面・頭部・耳介部などの露光部に好発します。
- 最終的に中心部に瘢痕と色素脱失を残して治癒します
- 頭部では不可逆性の瘢痕性脱毛をきたします
- 頸部より下に多発するものは汎発型DLE(disseminated DLE)と称されます
病理組織では、毛孔角栓形成・表皮萎縮・液状変性と基底膜肥厚・付属器周囲の島嶼状リンパ球浸潤・真皮ムチン沈着が特徴的です。ANA高値は稀(約5%)で、抗dsDNA抗体も通常陰性です。DLEの約10%がSLEの初徴候となる点、そして慢性経過により有棘細胞癌が発生しうる点には特に注意が必要です。
深在性エリテマトーデス(LEP / lupus panniculitis)
皮下脂肪組織を主座とする慢性型で、顔面・肩・上腕・殿部に好発します。常色~紅色の直径1~3cmの皮下硬結として初発し、表面皮膚にDLEを伴うことが多いのが特徴です。最終的に皮膚陥凹と石灰化を残します。約半数でSLE合併を認め、潰瘍化を伴うこともあります。
凍瘡状エリテマトーデス(chilblain lupus; CHLE)
四肢末端や鼻尖・耳介部に凍瘡類似の紫紅色斑を呈し、冬季に悪化しやすいです。病理組織はDLEと同様ですが、寒冷暴露が誘因となる点が臨床的に特徴的です。びまん浸潤型サルコイドーシス(lupus pernio)は類似の皮疹を示し、凍瘡状狼瘡と訳されることがあるため注意が必要です。
ICLE(間欠性皮膚エリテマトーデス)
ICLEに含まれるのはlupus erythematosus tumidus(LET)です。浮腫状で蕁麻疹様の紅色局面を呈し、表面平滑で表皮変化を伴いません。露光部に好発し、環状ないし半円状の配列をとります。
- 光線過敏性が著明です(70%以上で光線誘発試験陽性)
- 瘢痕を残さず治癒します
- ANA陽性率は10~30%と低めです
- 季節性変動を示し、春夏に増悪します
LETは他のCLEサブタイプと比較して予後良好であり、治療への反応性も良好です。真皮のムチン沈着が病理学的に特徴的な所見です。
CLEサブタイプ比較表
| 特徴 | ACLE | SCLE | DLE (CCLE) | LEP (CCLE) | CHLE (CCLE) | LET (ICLE) |
|---|---|---|---|---|---|---|
| 経過 | 数日(急性) | 数週~数か月 | 慢性 | 慢性 | 慢性・冬季増悪 | 間欠的・季節性 |
| 好発部位 | 顔面(蝶形) | 露光部・体幹 | 顔面・頭部・耳介 | 顔面・殿部・上腕 | 四肢末端・耳介 | 露光部・体幹上部 |
| 瘢痕 | なし | なし | あり(色素脱失・脱毛) | あり(陥凹・石灰化) | 潰瘍化あり | なし |
| SLE合併率 | ほぼ全例 | 約50% | 約10%がSLEへ移行 | 約50% | 低い | 低い |
| 光線過敏性 | 高い | 高い | 中等度 | 低い | 低い(寒冷誘発) | 非常に高い |
CLEの診療で押さえておきたい重要ポイント
遮光指導は治療の基盤です
CLEの多くのサブタイプで光線過敏性が認められ、UV暴露は疾患の誘発・増悪因子となります。光線誘発試験では、UVA/UVB併用で53%、UVB単独で42%、UVA単独で34%にLE特異的皮疹が誘発されたと報告されています。日光の回避、サンスクリーン剤の使用を含めた包括的な遮光指導が重要です。
喫煙は治療抵抗性の因子です
S2kガイドラインでは、喫煙がCLEの疾患活動性を高め、抗マラリア薬の治療効果を減弱させることが指摘されています。禁煙指導は治療戦略の一環として位置づけるべきでしょう。
ヒドロキシクロロキンは第一選択薬の柱です
CLE の治療は、まず遮光と局所治療が基盤となります。そのうえで、広範囲病変や再発例、瘢痕化リスクの高い例では、抗マラリア薬(ヒドロキシクロロキン; HCQ)が全身療法の中心となります。長期投与時の網膜症リスクを考慮して眼科的モニタリングが必要です。効果判定には数ヶ月を要します。
病理組織検査と蛍光抗体法の意義を理解しておきましょう
CLEの確定診断には皮膚生検が重要であり、ムチン沈着や液状が共通所見として認められます。蛍光抗体直接法(DIF)では病変部基底膜にIgG・IgM・C3などの顆粒状沈着を認めます。また、SLEでは非病変部の非露光部皮膚でも基底膜にIgGの線状沈着を認めることがあり(ループスバンドテスト陽性)、診断の補助となります。
SLE・DILE・NLEの概要
SLE(全身性エリテマトーデス)
SLEは腎・心・関節・中枢神経など多臓器障害をきたす原因不明の自己免疫疾患で、20~40歳代の女性に好発します(男女比1:9)。日本の推定患者数は約6万人です。皮膚症状は80%以上で認められ、蝶形紅斑からDLE、脱毛、手掌紅斑、口腔潰瘍まで多彩です。診断には2012年SLICC基準や2019年EULAR/ACR基準が用いられ、抗dsDNA抗体や補体低下が疾患活動性の指標となります。治療はステロイド内服を中心に、免疫抑制薬や生物学的製剤が用いられます。
DILE(薬剤誘発性ループス)
DILEは薬剤によって誘発されるループス様症候群であり、全身型と皮膚型に大別されます。全身型DILEは古典的に関節痛・筋痛・漿膜炎・発熱を呈し、抗ヒストン抗体が高率に陽性(最大95%)となる一方、抗dsDNA抗体やENA抗体は通常陰性(5%未満)です。皮膚型DILEでは各CLEサブタイプに対応する皮疹が出現します。原因薬剤としてはテルビナフィン、プロトンポンプ阻害薬、TNF-α阻害薬などが報告されています。原因薬剤の中止により多くの場合改善が得られます。
NLE(新生児エリテマトーデス)
NLEは、SLEやSjögren症候群の母親(ときに無症状)から経胎盤的に移行した抗SS-A抗体や抗SS-B抗体による受動免疫疾患です。抗体陽性母体からの発症率は5~16%とされています。
- 皮膚型:生下時~生後数か月に、SCLE様の環状紅斑や光線過敏性紅斑が出現します。6~12か月で母体由来抗体の消失に伴い自然消退します。
- 心病変型:先天性房室ブロック(完全房室ブロック)が1~2%に発生し、不可逆的です。ペースメーカー植込みが必要となることが多く、死亡率は約20%に達します。
- 肝胆道型:肝酵素上昇、肝腫大を認めます。
- 血液学的異常:血球減少がみられます。
- 神経学的異常
まとめ:分類を「使える知識」に変える
エリテマトーデス疾患群の分類は、一見すると複雑に映ります。しかし、その骨格は明快です。経過の速さ(急性・亜急性・慢性・間欠性)を軸にCLEを整理し、そこにSLE・DILE・NLEという病態の枠組みを重ね合わせれば、疾患の全体像が見えてきます。
臨床において最も重要なのは、目の前の皮疹が「どの型に属するのか」を正確に同定し、そこからSLEへの進展リスク、瘢痕形成の可能性、そして必要な検査と治療を論理的に導き出すことです。分類は記憶するためのものではなく、臨床推論の出発点です。
ここまでお読みいただきありがとうございます。この記事が皆様の今後のお役に立てれば幸いです。それでは。
余白ノート
SLEが全身疾患で、DLEという皮膚疾患があって、SCLEという概念が中間にあって、、、
初めてエリテマトーデスの疾患群を目の前にした時は誰もが混乱するのではないでしょうか。私はすこぶる混乱しました。文献や教科書を渉猟する中で分類の建て付けはある程度理解できましたが、分類を視覚的にまとめられた表を探し出すことができず、今回作成してみました。網羅性が今ひとつだったりと至らぬところはあるかと思いますがご参考までに。
参考文献
- Worm M, Zidane M, Eisert L, et al. S2k guideline: Diagnosis and management of cutaneous lupus erythematosus – Part 1: Classification, diagnosis, prevention, activity scores. J Dtsch Dermatol Ges. 2021;19(8):1236-1247. doi:10.1111/ddg.14492
- Worm M, Zidane M, Eisert L, et al. S2k guideline: Diagnosis and management of cutaneous lupus erythematosus – Part 2: Therapy, risk factors and other special topics. J Dtsch Dermatol Ges. 2021;19(9):1371-1395. doi:10.1111/ddg.14491
- 清水 宏. あたらしい皮膚科学 第12章 膠原病および類縁疾患. 中山書店.
- DermNet. Cutaneous lupus erythematosus. https://dermnetnz.org/topics/cutaneous-lupus-erythematosus (2026年3月11日閲覧)
- DermNet. Neonatal lupus erythematosus. https://dermnetnz.org/topics/neonatal-lupus-erythematosus (2026年3月11日閲覧)
- Kuhn A, Bonsmann G, Anders HJ, et al. The Diagnosis and Treatment of Systemic Lupus Erythematosus. Dtsch Arztebl Int. 2015;112(25):423-432.






