梅毒は「まず疑う」から始まる ― 見逃しを減らす2つのポイント ―

梅毒は近年増加しています。2010年には梅毒の報告数は621件でしたが、2022年以降は10000件を超えています。[1]
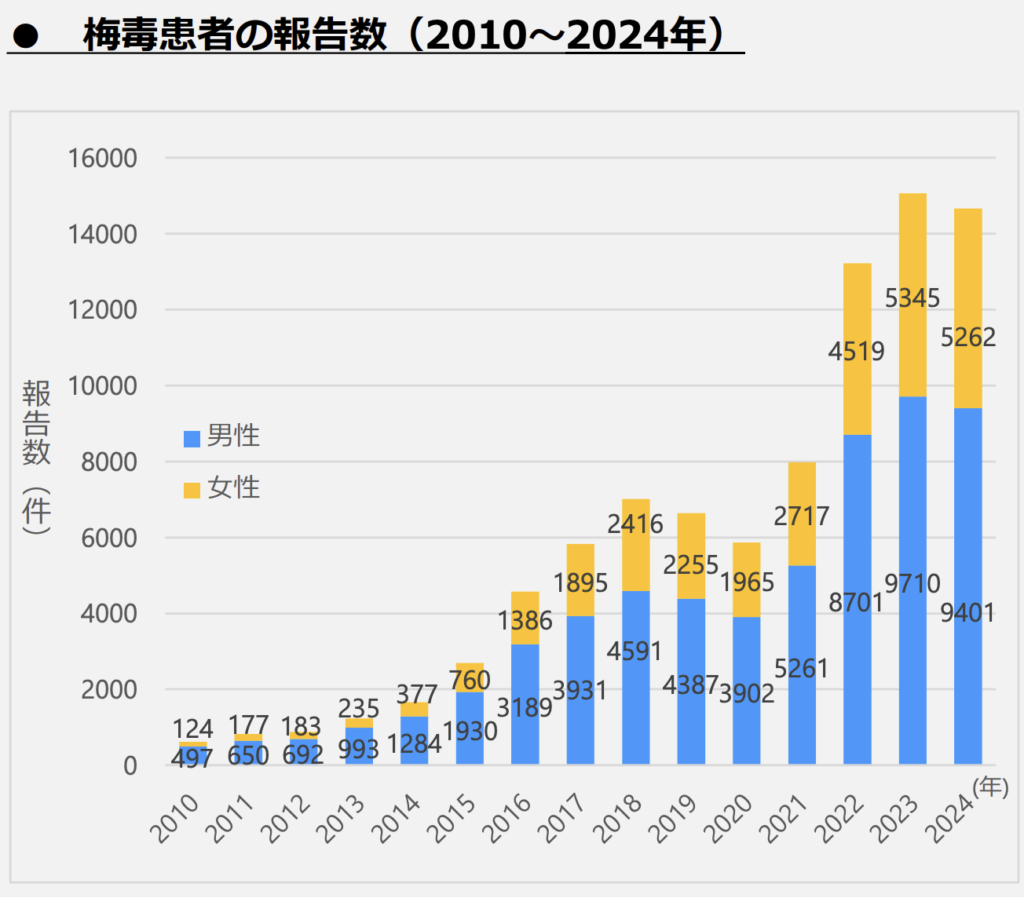
図 梅毒患者の報告数の推移 (厚生労働省 健康・生活衛生局 感染症対策部 感染症対策課 日本の性感染症の発生動向(第97回厚生科学審議会感染症部会 参考資料2)より引用)
普段の診療でも時に梅毒患者さん、あるいはスクリーニングでの梅毒血清検査陽性患者さんに遭遇します。梅毒の報告数が増加する中、「拾い上げられていない梅毒患者さんがいるのではないか」という不安を排除することは難しいかと思います。梅毒は多彩な臨床像を呈し、時に無症状の時期もあるため、見逃してしまう可能性が比較的高い疾患だと言えるのではないでしょうか。今回は、梅毒を取り逃がさないためのポイントを記事にしてみました。
梅毒を逃さないために今回伝えたいことは以下の二つです。
・陰部の潰瘍は(非典型でも)梅毒を鑑別に入れること
・一度の陰性で除外しきらないこと
梅毒は見逃しやすい
梅毒は見逃しやすい疾患と言えます。症状は多様であり、病期によっては何ら症状を呈さない時期もあります。梅毒診療において最も難しい点は、梅毒を「拾い上げる」ことだと考えています。
典型的な症状を知っておくことはもちろん大切ですが、それだけでは不十分です。梅毒を疑う姿勢を持ち続けること、そして一度の検査陰性で梅毒を除外してしまわないことが重要です。
梅毒の典型的な症状
梅毒の症状は多岐にわたります。ここでは典型的な症状を確認して梅毒らしい臨床像を把握しておきたいと思います。梅毒の全体像を押さえることで、部分的に非典型的な臨床像を示す症例も拾い上げやすくなるのではないでしょうか。
梅毒は病変を有する時期と無症候期を繰り返しながら進行します。また、どの病期でも合併しうる神経梅毒、眼梅毒、耳梅毒などがあります。
病期ごとの特徴
| 病期 | 典型的症状 | 発症時期 |
|---|---|---|
| 第1期梅毒 | 硬性下疳(無痛性の境界明瞭な潰瘍)、所属リンパ節腫脹 | 感染後約3週間 |
| 第2期梅毒 | バラ疹、丘疹性梅毒疹、 扁平コンジローマ、 梅毒性粘膜疹、梅毒性脱毛 | 感染後約3ヶ月 |
| 潜伏梅毒 | 無症状(血清学的検査のみ陽性) | 第2期以降 |
| 第3期梅毒 | ゴム腫、心血管梅毒 | 感染後数年〜数十年 |
第1期梅毒
感染後約3週間で、梅毒トレポネーマの侵入部位に硬性下疳が出現します。硬性下疳は典型的には無痛性で境界明瞭な単発制の潰瘍であり、陰部、口腔、肛門などに認められます。所属リンパ節腫脹を伴うこともあります。治療をしなくても数週間で自然に消退するため、この時点で見逃されることがあります。
第2期梅毒
感染後約3ヶ月で、発熱や関節痛、全身のリンパ節腫脹とともに多彩な皮膚・粘膜症状が出現します。第2期は症状が顕著であり、この時期に医療機関を受診される方が多いのではないでしょうか。
主な皮疹には以下のものがあります。
- バラ疹:微熱や全身倦怠感を伴い、掌蹠含め全身に0.5〜2cm程度の淡い紅斑が出現します。痒みや痛みを伴わず、数日で自然に消退するため、アレルギー性湿疹や蕁麻疹と誤認されることがあります。
- 丘疹性梅毒疹:0.5〜1cm程度の丘疹が多発します。
- 扁平コンジローマ:肛門や陰部、腋窩などの間擦部に扁平隆起性丘疹が出現します。
- 梅毒性粘膜疹:口腔内に灰白色の念巻き病変が出現することがあります。
- 梅毒性脱毛:虫食い状の脱毛を呈することがあります。
第2期も治療をしなくても数週間で自然に消退し、その後潜伏梅毒へ移行します。
潜伏梅毒
臨床症状がなく、血清学的検査のみが陽性を示す時期です。感染から1年以内を早期潜伏梅毒、1年以上経過したものを後期潜伏梅毒と分類します。無症状のため、スクリーニング検査でなければ発見されません。
第3期梅毒
感染から数年〜数十年を経て、ゴム腫や心血管梅毒が出現します。現代では適切な治療により第3期まで進行する症例はほとんど見られなくなっています。
神経梅毒・眼梅毒・耳梅毒
神経梅毒、眼梅毒、耳梅毒はどの病期でも起こりうるとされています。これらは見逃すと重篤な後遺症を残す可能性があるため、特に注意が必要です。
| 病型 | 主な症状 |
|---|---|
| 神経梅毒 | 髄膜炎、脳神経炎、進行麻痺、脊髄癆 |
| 眼梅毒 | ぶどう膜炎、視神経炎、視力低下 |
| 耳梅毒 | 難聴、めまい、耳鳴 |
梅毒を取り逃がさないために
初期症状を捉える
初期症状は梅毒トレポネーマの侵入部位に認められる一次病変です。陰部や口腔に潰瘍を認める際には梅毒を考慮に入れるべきです。
ヨーロッパのガイドライン(IUSTI 2020)では、初期病変はしばしば非典型的で、多発性、有痛性であるためにヘルペス性潰瘍と鑑別できないことが指摘されています。[2]陰部の潰瘍を見たら、梅毒性である可能性を常に考えるべきだと考えます。
神経・眼・耳症状の合併に注意する
皮疹が出たり治ったりというエピソードを繰り返す症例では、特に神経症状、眼症状、耳症状の合併がないかを確認することが大切です。疑わしければ梅毒の検査を考慮すべきでしょう。
一度の陰性で除外しきらない
特に早期梅毒では血清学的検査が陽性を示さないことがあり、1回きりの検査では除外のためには不十分なケースがあります。
IUSTI 2020では、初回検査のみでは梅毒診断を確実に否定できない場合があり、診断を除外するには1週、2週、6週で血清学的検査を再検する必要があるとされています。[2]
一方で、特に患者がフォローアップに戻ってこない可能性が高い集団など一部の状況では、治療を遅らせることは危険であり、精密な検査を行うこととあわせて慎重な対応が求められるとも記載されています。このあたりのバランスは、個々の症例や状況に応じて判断する必要があると考えています。
まとめ
梅毒は見逃しやすい疾患であるという認識を持つことが第一歩だと思います。典型的な症状を知っておくことは大切ですが、非典型例も多いため、疑う姿勢を持ち続けることが重要です。
梅毒が考慮されるならば検査を施行し、そして陰性であっても除外しきらない姿勢が梅毒の診断につながるのではないでしょうか。
ここまでご拝読ありがとうございます。この記事が皆様の今後に役立てれば幸いです。それでは。
余白ノート
私が経験した梅毒患者さんはほとんどが男性でした。私も男性だからか、割とざっくばらんに性的接触歴について話してくれることが多いです。もちろん問診の一環としてですが。
患者さんのお話を聞くと性生活の多様さを認識するとともに、患者さんの背景を捉えることの難しさを身に染みて感じます。性交渉についてすべての患者さんに聞くわけにはいきませんが、患者さんの生活を知れば診断の助けになることは言うまでもありません。
疾患だけをみるのではなく、患者さんの生活に目を配ることが実は診断のための要諦なのかもしれません。
参考文献
[1] 厚生労働省 健康・生活衛生局 感染症対策部 感染症対策課. 日本の性感染症の発生動向(第97回厚生科学審議会感染症部会 参考資料2). 2025年8月7日.(閲覧日:2026年1月24日)入手先: https://www.mhlw.go.jp/content/10906000/001534151.pdf
[2] Janier M, Unemo M, Dupin N, Tiplica GS, Potočnik M, Patel R. 2020 European guideline on the management of syphilis. J Eur Acad Dermatol Venereol. 2021;35(3):574-588. doi:10.1111/jdv.16946.(閲覧日:2026年1月24日)入手先: https://iusti.org/wp-content/uploads/2020/11/2020-Syphilis-guideline.pdf




―.jpeg)

